脑卒中的干细胞疗法,给患者带来了新的思路!
“后来我会记得带钥匙,但是没有人告诉我煮燕窝要放生姜了。如果你听见我开门的声音,你就可以安心睡下了。桃姐,你是上天给我们全家的恩赐。”还记得2012年许鞍华导演的《桃姐》吗?除了电影里刘德华及桃姐之间温馨的电影场景外,我们还应该关注到近年来更多的电影尝试向观众们介绍这样的一类人群----脑卒中患者。

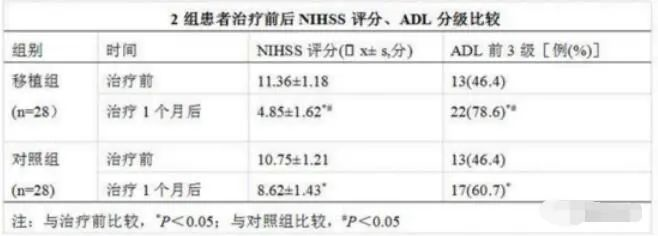
脑卒中,亦称为脑血管意外,是指突然发生的由于脑血管意外引起的部分或全脑功能障碍,持续时间超过24小时或引起死亡的临床综合征。我们可以见到经历过脑卒中的患者中,也普遍存在一系列的功能障碍。今天就让小编给大家普及一下吧: 脑卒中,也称中风,是一种由于脑部血液循环障碍,导致大脑在短时间内出现功能异常的脑血管疾病,根据病因分为缺血性卒中和出血性卒中,其中缺血性卒中占80%左右,出血性卒中占20%左右。 缺血性脑卒中也称脑梗死,是指因脑部血液循环障碍,缺血、缺氧所致的局限性脑组织缺血性坏死或软化。 出血性脑卒中又名脑出血,指非外伤性的脑实质出血,其起病急剧、进展快、病情凶险、致残及致死率极高,约50%的患者于急性期死亡,多数幸存者都遗留有程度不等的神经功能缺陷。 目前,不管是缺血性脑卒中,还是出血性脑卒中,都会有相当一部分患者因为部分神经功能的坏死,导致肢体残疾。 脑卒中的常规治疗方法 对于缺血性脑卒中的常规治疗方法有超早期溶栓和脑神经保护等措施,这些方法只能挽救缺血半暗带中濒临死亡的神经细胞,对于在脑梗死区域已经坏死的神经细胞则无能为力,有50% ~70%的患者出现瘫痪、失语等严重残疾。 对于出血性脑卒中神经功能缺陷的治疗仅局限于改善脑血液循环、神经营养药物、康复锻炼等对症治疗,临床上尚无有效治疗手段用于改善脑出血后神经功能缺陷。 科学研究发现,干细胞疗法具有安全性和有效性,或将为脑卒中的治疗提供了一条新的途径。本文对间充质干细胞(MSCs)移植治疗脑卒中的临床现状进行综述。 间充质干细胞治疗脑卒中的机制 1、横向分化、促进组织再生 MSCs可以上调组织型纤溶酶原激活物(tPA)的表达,同时抑制卒中后纤溶酶原激活剂抑制剂-1(PAI-1)的表达,从而促进了卒中后轴突的外生。 2、免疫调节作用 脑卒中介导的免疫抑制作用会增加细菌感染的风险,从而增加卒中患者的病死率。MSCs 可通过细胞的直接接触和释放可溶性分子共同作用来发免疫调节作用,包括:阻止树突状细胞向 T 细胞有效的抗原递呈抑制 T 细胞的分化产生 Treg,直接或间接通过抑制T细胞活性来抑制 B 细胞的增殖分化,从而抑制抗体的分泌发挥免疫调节作用。 3、神经营养作用 MSCs 可以分泌包括干细胞生长因子(HGF)、血管内皮生长因子(VEGF)、神经生长因子(NGF)、脑源性神经营养因子(BDNF)、碱性成纤维细胞生长因子(bFGF)和胰岛素样生长因子(IGF-1)在内的多种神经营养因子,从而促进大脑缺血区启动内源性修复机制。 4、抑制细胞凋亡 MSCs 具有旁分泌 VEGF 等神经营养因子的功能,旁分泌的 VEGF 可以抑制脑梗死半暗区神经细胞的凋亡,神经系统损伤的过程中存在神经元的凋亡。MSCs 分泌的基质细胞衍生因子(SDF-1α)也可以起到部分抗凋亡的作用。 5、血管再生 MSCs 可以产生更多的 VEGF 及其受体,VEGF 能特异地作用于血管内皮细胞的有丝分裂原从而促进脑梗死后血管的再生。 6、抗自由基作用 自由基是一类具有高度化学反应活性、毒性很强的代谢产物,它们可以攻击细胞的脂类、蛋白质、核酸等。脑缺血后,尤其是在再灌注期,继发的的氧自由基增加是造成神经元损伤的重要因素。MSCs可以对抗 H2O2介导的氧化应激作用从而起到保护神经细胞的作用。 间充质干细胞治疗脑卒中的临床案例 临床案例1: 2011年,巴西里约热内卢联邦里约热内卢大学进行了一项Ⅰ期临床试验,对6例脑卒中后2-3个月的患者经动脉途径分别给予不同剂量的间充质干细胞,并通过美国国立卫生研究院卒中量表评分的变化来评估治疗的有效性。初步结果表明,随访6个月时,6例患者均未出现复杂并发症,且评分表的评分均较基线有所下降,其良好的结果为进一步探究间充质干细胞治疗脑卒中奠定了基础。 临床案例2: 2013年,韩国学者进行了一项Ⅰ、Ⅱ期临床试验,将脑卒中超过1个月的患者随机分为骨髓间充质干细胞组及对照组,对间充质干细胞治疗组实施自体间充质干细胞体外扩增后经静脉注射途径移植,并随访5年。试验初期85例患者参与,最终在访52例,包括间充质干细胞组16例及对照组36例。结果显示,两组的5年生存率分别为75.0%和41.9%。随访期间未发生明显的不良反应,证实该方法安全、有效。 临床案例3: 56例缺血性脑卒中患者被研究人员纳入作为试验对象,进行间充质干细胞移植的有28例患者;采用常规疗法来治疗其余的28例作为对照组。两组患者使用干细胞疗法的一个月后进行临床评价NIHSS评分、ADL评级。 研究结果:根据两组脑卒中治疗对比,与移植前相比(NIHSS)评分、日常生活质量评定(ADL)分级都有明显的改善,移植组相对对照组改善效果会更显著。干细胞疗法组的患者因脑卒中后产生的遗症得到改善同时提高了生活质量。 临床案例4: 20例脑出血患者的后遗症主要体验在有15例出现语言不利,有18例出现增高一侧肢体肌力0~2级伴肌张力,有2例昏迷。研究人员6~24个月随访,使用脐带源间充质干细胞疗法治疗脑出血患者,患者移植后病情都有不同程度的改善。与同期常规疗法的患者对比,干细胞治疗的患者可一定程度的改善肢体功能、语言能力,显著的改善了肌张力,肌张力原来明显增高的均下降。有10例吐字0~2个的患者使用干细胞移植后至少增加到5个字节以上或能完整表达整个句子;有16例经过干细胞移植治疗后的偏瘫患者肌力提高了1~2级。 临床案例5: 2018年5月,新发表的数据统计论文通过检索 PubMed等数据库,对已发表的23项间充质干细胞治疗缺血性中风(共涉及1279名患者)临床试验结果进行统计分析。这些临床试验全部来自亚洲,其中2项在韩国进行,2项在印度进行,剩下的全部来自中国。数据显示,接受间充质干细胞治疗后,缺血性中风患者总体状况显著改善;与单独使用传统药物治疗相比,同时接受间充质干细胞移植治疗的患者拥有更好的效果。 干细胞治疗脑卒中需要解决的问题 尽管大量关于干细胞治疗的临床前期研究结果令人振奋, 但还有很多问题需要生物学家和医学家进行探索,比如: 1、移植时间 移植时间在细胞治疗中占着举足轻重的地位,过早、过晚均不利于移植细胞的存活、组织损伤的修复,目前认为细胞治疗时间应在脑出血亚急性期相对合理。 2、移植途径 目前常用的移植途径有静脉、动脉、脑脊液和脑实质立体定向。静脉途径最常用,因其简单安全,患者容易接受,可重复操作,更适合开展临床试验,但静脉移植也有缺点,如移植的干细胞途中会分布于肝、肺等其他器官,只有少量干细胞到达病灶;经动脉移植可使干细胞不经过其他器官,直接快速地到达病灶,但有可能形成微栓子,造成新发梗死;脑实质立体定向移植可将干细胞精确移植于病灶,但移植后增加的液体容量可能挤压周围正常的脑组织造成损伤,另外,此种方法的手术风险较大;此外还有脑脊液途径,干细胞可随脑脊液分布至整个大脑和脊髓,适用于广泛病变的治疗,不适合小范围病变的治疗。 3、移植剂量 移植的剂量受干细胞类型、移植途径、移植时间等因素影响。静脉移植因干细胞会分布于其他器官,剂量要比动脉移植及脑实质立体定向移植要高。干细胞移植并不是剂量越多效果越好,研究显示,间充质干细胞的剂量效应曲线并非是直线而是呈 U 型曲线,高剂量会影响组织灌注,并增加栓塞的风险。 关于脑卒中的干细胞治疗的研究仍处于初级阶段, 围绕干细胞治疗相关的很多问题尚待解决。未来干细胞治疗将在更大规模、实验设计更严密的临床试验中开展,同时,可通过引进基因编辑技术、与药物治疗相结合、优化应用模式和载体系统和改善培养方法等,提高脑卒中应用中的安全性和有效性,减少或规避有害事件的发生,通过基础和临床协调研究,为脑卒中治疗提供安全、标准和有效的治疗方案。 期待那一天早点到来。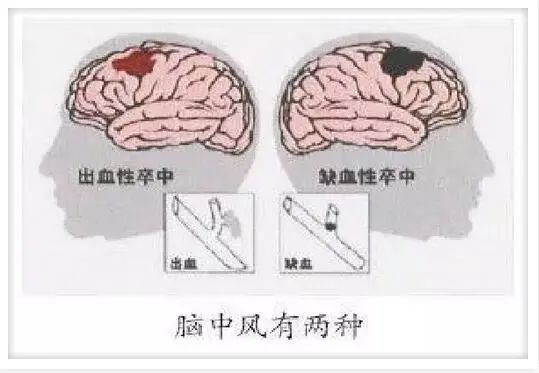

推荐
-

-

QQ空间
-

新浪微博
-

人人网
-

豆瓣